La salud de la piel en personas que conviven con diabetes requiere una atención que trasciende lo estético. Los niveles elevados de glucosa en sangre pueden alterar la estructura del colágeno y reducir la capacidad de hidratación natural del organismo, dejando la barrera cutánea vulnerable ante fisuras, infecciones y procesos de recuperación lentos.
A continuación, presentamos las estrategias clínicas y de autocuidado fundamentales para mantener la integridad de la dermis y asegurar una respuesta eficiente ante lesiones.
La barrera lipídica: combatiendo la resequedad extrema
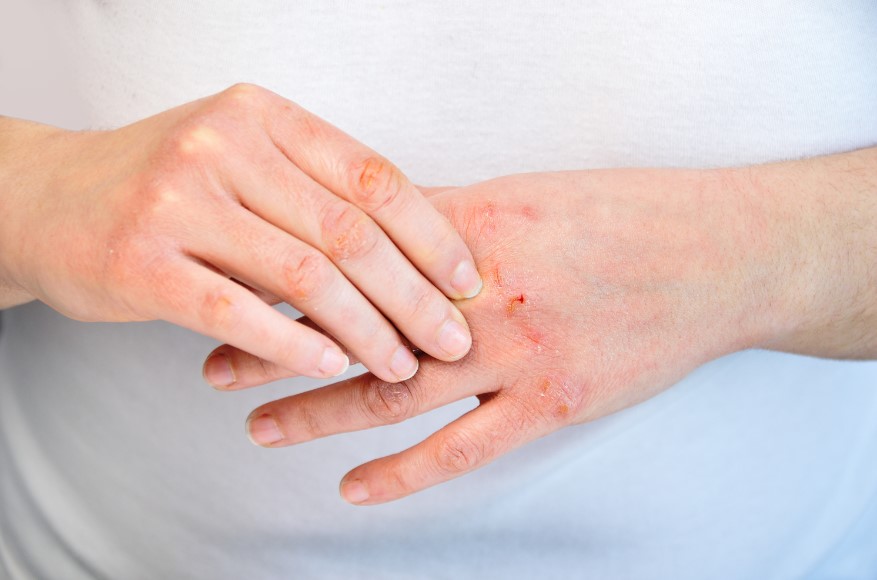
La xerosis (resequedad extrema) es una de las manifestaciones más comunes. Cuando la piel pierde su humedad,también pierde su elasticidad, convirtiéndose en una puerta de entrada para patógenos.
- Selección de emolientes técnicos: no todas las cremas son iguales. Para una hidratación profunda, se recomiendan fórmulas que contengan urea (preferiblemente al 10%), ceramidas o lactato de amonio. Estos componentes no solo hidratan, sino que ayudan a restaurar la barrera protectora de la piel.
- El protocolo del baño: el agua excesivamente caliente es un agente deshidratante. Se sugiere optar por duchas breves con agua tibia y el uso de sustitutos de jabón (conocidos como syndets) que respeten el pH ácido natural de la piel.
- Atención especial a extremidades: la hidratación debe ser diaria y exhaustiva en talones y codos. Sin embargo, es vital evitar la aplicación de cremas entre los dedos de los pies, ya que el exceso de humedad en zonas cerradas favorece la maceración y el crecimiento micótico.
Fisiología de la recuperación: ¿Cómo cicatrizar mejor?
En un organismo con diabetes, la fase inflamatoria de la cicatrización puede prolongarse, y la llegada de nutrientes a la herida puede verse comprometida por microangiopatías. Para contrarrestar esto, se deben fortalecer tres pilares:

- Estabilidad metabólica: el factor determinante para una cicatrización exitosa es el control de la hemoglobina glicosilada. Niveles estables de glucosa permiten que las células del sistema inmunitario (macrófagos y neutrófilos) actúen con eficacia contra posibles infecciones.
- Soporte nutricional: la síntesis de tejido nuevo depende directamente de la disponibilidad de aminoácidos y micronutrientes. Una dieta rica en proteínas de alta calidad, Zinc y Vitamina C es esencial para la formación de nuevo colágeno.
- Oxigenación y circulación: el tabaquismo y el sedentarismo son enemigos de la recuperación cutánea. Mantener una movilidad activa (según la recomendación médica) mejora el flujo sanguíneo periférico, llevando el oxígeno necesario hacia las zonas lesionadas.
Prevención proactiva: la inspección diaria
La mejor herida es la que no llega a producirse. Debido a la posible pérdida de sensibilidad (neuropatía), es fundamental realizar una inspección visual nocturna de todo el cuerpo, especialmente de la planta de los pies, buscando ampollas, puntos de presión o enrojecimientos que podrían evolucionar a úlceras si no se tratan a tiempo.