El manejo de la diabetes se centra, comprensiblemente, en la dieta y la insulina. Sin embargo, existe un factor biológico poderoso y a menudo subestimado que sabotea el control glucémico: el cortisol, la principal hormona del estrés. Entender la relación entre el estrés crónico y el azúcar en sangre es vital, pues esta conexión convierte la ansiedad y la preocupación en un verdadero desafío metabólico.
El cortisol es producido por las glándulas suprarrenales como parte de la respuesta de “lucha o huida” del cuerpo. Su función es crucial para la supervivencia: liberar una ráfaga de energía inmediata cuando percibimos una amenaza. Aunque en el pasado esa amenaza era un depredador, hoy en día es un plazo de entrega, una discusión o la fatiga crónica. El problema es que el cuerpo responde a estas amenazas modernas con la misma maquinaria antigua, manteniendo los niveles de cortisol peligrosamente altos de manera sostenida.
El mecanismo de alarma: gluconeogénesis forzada
Cuando el estrés activa la liberación de cortisol, esta hormona actúa como un mensajero urgente que le dice al cuerpo que necesita combustible de inmediato. El cortisol tiene un efecto directo y potente sobre el hígado a través de un proceso llamado gluconeogénesis.
El hígado, al recibir la señal de estrés, comienza a fabricar glucosa de la nada, usando aminoácidos y otros subproductos metabólicos, en lugar de esperar la glucosa de la comida. Es decir, el cortisol fuerza al hígado a liberar glucosa adicional al torrente sanguíneo, elevando el azúcar en sangre incluso si la persona no ha comido. Este es el mecanismo principal por el cual el estrés emocional se traduce directamente en hiperglucemia. Para las personas con diabetes, esto significa que la glucosa se eleva sin justificación dietética, dificultando la dosificación de insulina.
Disminución de la sensibilidad a la insulina
El cortisol no solo produce más glucosa, sino que también dificulta el trabajo de la insulina existente. La hormona del estrés reduce la sensibilidad de las células a la insulina, un fenómeno conocido como resistencia a la insulina inducida por el estrés.
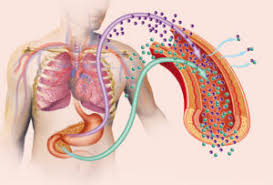
En una situación de “lucha o huida,” el cuerpo quiere asegurarse de que el cerebro y los músculos tengan toda la glucosa disponible. Para lograrlo, el cortisol instruye a las células musculares y adiposas a ignorar temporalmente la insulina. Como resultado, la glucosa permanece circulando en el torrente sanguíneo en lugar de ser absorbida para energía. Esto obliga al páncreas (o a la insulina inyectada) a trabajar mucho más duro para bajar los niveles, volviendo el control glucémico mucho más errático y difícil de predecir.
El círculo vicioso del estrés crónico
Cuando el estrés se vuelve crónico (el estado normal en la vida moderna), el ciclo se perpetúa, creando un círculo vicioso particularmente dañino para el control diabético. Los niveles altos y constantes de cortisol mantienen la glucosa elevada y la resistencia a la insulina activa. Esta glucosa inestable, a su vez, genera más frustración y ansiedad en la persona con diabetes (la “fatiga por la diabetes”), lo que eleva el cortisol aún más.
Romper este ciclo requiere estrategias que vayan más allá de la dieta y la medicación. La incorporación de técnicas de gestión del estrés (como el mindfulness, la respiración profunda o el ejercicio moderado) es tan crítica como inyectarse la dosis correcta de insulina, pues permite reducir la señal de alarma que el cortisol envía al hígado, restaurando la sensibilidad celular y, en última instancia, facilitando el control estable de la glucosa.

