La diabetes, tanto tipo 1 como tipo 2, es la principal causa de ceguera evitable en adultos en edad laboral. El control deficiente y prolongado de los niveles de azúcar en sangre daña progresivamente los vasos sanguíneos pequeños, especialmente los que irrigan la retina (la capa sensible a la luz en la parte posterior del ojo). Este daño es conocido como retinopatía diabética.
Es fundamental que las personas con diabetes sean proactivas con sus chequeos oculares, ya que los problemas de visión asociados pueden progresar sin dolor y sin síntomas visibles hasta etapas avanzadas. Sin embargo, hay señales de alerta que nunca deben ignorarse.
Visión borrosa o fluctuante (Variaciones rápidas de la vista)
La visión borrosa o los cambios rápidos en la capacidad de enfocar son a menudo los primeros signos que nota una persona. Este síntoma tiene dos causas principales relacionadas con la diabetes:

- Glucosa alta transitoria: Cuando los niveles de glucosa están muy elevados, el azúcar puede acumularse en el cristalino del ojo. Esto provoca que el cristalino se hinche, alterando su forma y capacidad de enfocar, causando una visión borrosa que mejora al normalizarse el azúcar.
- Edema macular diabético (EMD): La retinopatía diabética avanzada puede provocar que los vasos sanguíneos dañados filtren líquido hacia la mácula (la parte central de la retina responsable de la visión detallada), causando visión central borrosa y distorsionada.
Puntos, manchas o “moscas volantes” (flotadores)
Experimentar la aparición repentina o el aumento de “flotadores” (cuerpos flotantes o miodesopsias) es una señal de alarma importante. Estos puntos oscuros o hilos que parecen moverse a través del campo visual indican que algo está mal en el interior del ojo.
En el contexto de la diabetes, el aumento de flotadores puede ser un signo de:
- Hemorragia vítrea: En etapas avanzadas de la retinopatía (proliferativa), los vasos sanguíneos nuevos y frágiles que crecen en la retina pueden romperse, sangrando en el humor vítreo (el gel transparente que llena el ojo). Esto aparece como una lluvia de manchas o hilos.
- Desprendimiento del vítreo: Aunque es común con la edad, en diabéticos puede asociarse a la tracción que ejercen los vasos anormales sobre el gel vítreo.
Dificultad para ver de noche o problemas con el contraste
La diabetes puede afectar la capacidad del ojo para adaptarse a condiciones de poca luz. La dificultad para ver en la oscuridad o la pérdida de la sensibilidad al contraste (dificultad para distinguir objetos de colores similares o en la niebla) es un síntoma de que la retina puede estar comprometida.
Este problema puede estar relacionado con el daño general de la retina o ser un signo temprano de cataratas, las cuales se desarrollan a una edad más temprana y progresan más rápido en personas con diabetes. Las cataratas hacen que el cristalino se nuble, disminuyendo la cantidad de luz que llega a la retina.
Dolor ocular y enrojecimiento persistente
Si bien la mayoría de los problemas visuales diabéticos son indoloros, el dolor ocular, junto con el enrojecimiento que no desaparece, es una señal de alerta grave que requiere atención inmediata.
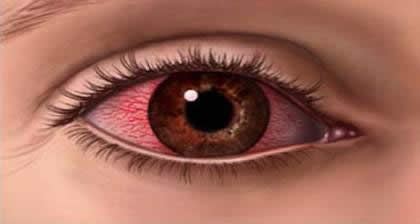
El dolor puede indicar el desarrollo de Glaucoma Neovascular. Esta es una complicación seria de la retinopatía diabética proliferativa, donde los vasos sanguíneos anormales crecen en el iris y bloquean el drenaje del líquido ocular, causando un aumento de presión (glaucoma) que es extremadamente doloroso y puede llevar a una pérdida de visión rápida e irreversible.
Visión de Túnel (Ppérdida de visión periférica)
La pérdida gradual de la visión lateral o periférica, a menudo descrita como “visión de túnel”, puede ser un síntoma de glaucoma avanzado o, en casos raros, de desprendimiento de retina. Debido a que el glaucoma es más común en pacientes diabéticos, la detección temprana de la pérdida de campo visual es crucial, ya que el daño al nervio óptico por la presión es permanente.

